Niniejszy wpis ma rzecz jasna charakter wyłącznie poglądowy. Nie może być traktowany w sposób równoznaczny z wiedzą medyczną lub konsultacją lekarską. Pisząc ten krótki artykuł chcieliśmy jedynie zobrazować podstawowe informacje obejmujący leczenie nadciśnienia tętniczego.
Leczenie nadciśnienia tętniczego
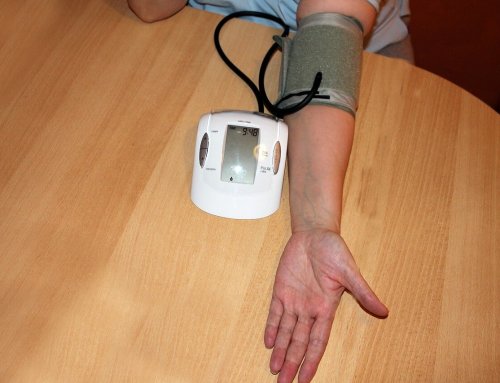
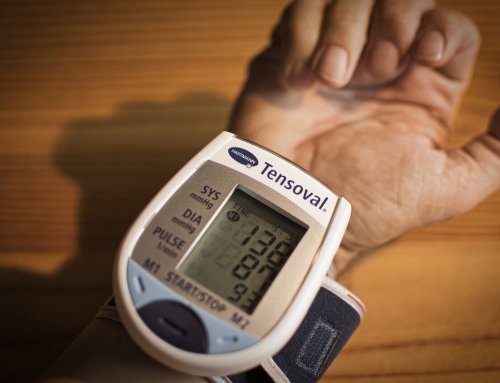
Cały proces leczenia chorego na nadciśnienie tętnicze powinno rozpocząć się od pomiaru ciśnienia tętniczego. Pomiar powinien być wykonany poprzez dokładny ciśnieniomierz zegarowy (tradycyjny) lub dobry elektroniczny aparat do mierzenia ciśnienia. Takie badanie należy wykonywać nawet kilka razy dziennie o stałych porach przez pewien okres czasu, by porównać do siebie wyniki pomiaru. Kolejnym ważnym krokiem jest przeprowadzenie przez lekarza szczegółowego wywiadu z pacjentem na temat dotychczasowych przebytych chorób. Ważne jest ustalenie schorzeń występujących w rodzinie. Mogą one być dziedziczone genetycznie oraz ogólnego samopoczucia na daną chwilę. Następnie doktor jeżeli podejrzewa chorobę nadciśnieniową powinien zlecić choremu wykonanie kompleksowych badań. Ich rodzaj zależy m.in. od wieku pacjenta, od współistniejących chorób oraz od tego, czy pacjent znajduje się w grupie podwyższonego ryzyka.
Nadciśnienie – diagnoza
U chorych na nadciśnienie bardzo często występuje cukrzyca lub bardzo wysoki cholesterol. Połączenie tych dwóch schorzeń wraz z nadciśnieniem tętniczym jest bardzo niebezpieczne, dlatego też lekarz musi podjąć decyzję czy obniżać ciśnienie stopniowo czy natychmiastowo wszelkimi dostępnymi metodami. Niekiedy należy wykonać dodatkowe badania tj. echo serca, badania biochemiczne krwi czy nawet konsultację okulistyczną. Jeżeli potwierdzi się postawiona wstępnie diagnoza lekarza i osoba, która zgłosiła się na wizytę choruje na nadciśnienie tętnicze, niezbędne jest podjecie specjalistycznego leczenia. Bardzo często zaleca się zmianę stylu życia czy nawyków żywieniowych oraz kontrolowanie wartości ciśnienia krwi i stały kontakt ze specjalistą. Niekiedy jednak leczenie niefarmakologiczne nie przynosi oczekiwanego rezultatu, bądź stan pacjenta jest na tyle poważny, że lekarz decyduje o wdrożeniu terapii farmakologicznej.
Decyzja o leczeniu za pomocą leków, zależy w szczególności od stopnia zaawansowania nadciśnienia tętniczego, od poziomu ryzyka powikłań ze strony układu sercowo – naczyniowego, które jest ustalane indywidualnie do każdego pacjenta. Także brak efektów podczas stosowania metody niefarmakologicznej jest tutaj istotnym czynnikiem. Obecnie jest bardzo dużo możliwości korygowania nadciśnienia za pomocą medykamentów. Ważne jest, by przepisany lek był odpowiednio dobrany przez lekarza prowadzącego do potrzeb osoby chorej. Decyzję o wdrożeniu leku do terapii pacjenta, lekarz podejmuje w momencie, kiedy wartość ciśnienia skurczowego jest większa niż 160 mmHg lub ciśnienia rozkurczowego 100 mmHg. Zdarza się także, że chory ma dużo niższe parametry ciśnienia i wówczas wtedy również zaleca się zaaplikowanie leku.
Leki hipotensyjne
W dzisiejszych czasach na rynku medycznym jest dostępna szeroka gama leków hipotensyjnych. Różnią się one miedzy sobą właściwościami farmakologicznymi, budową chemiczną, aktywnością oraz skutecznością terapeutyczną. Leki przeciwnadciśnieniowe są bardzo skuteczne, dobrze wchłaniane przez organizm chorego, a co najważniejsze przyjmowanie ich przez dłuższy okres czasu zmniejsza ryzyko powikłań tj. choroby serca czy nawet udary mózgu. Ze względu na sposób oraz miejsce ich działania w organizmie ludzkim wyróżnia się kilka rodzaji leków przeciwnadciśnieniowych. Są to:
- leki moczopędne – nazywane inaczej diuretykami. Zalicza się do nich tiazydy, diuretyki pętlowe oraz leki oszczędzające potas. Ich działanie ma na celu wytwarzanie większej ilości moczu, przyczyniając się tym samym do jego częstszego wydalania z organizmu wraz z sodem, który odpowiada za podniesienie wartości ciśnienia u chorego. Zaleca się je w szczególności osobom z niewydolnością krążenia, z dławicą piersiową czy z zaburzeniami rytmu serca.
- beta – blokery – ich zaaplikowanie ma m.in. wpłynąć na spowolnienie pracy serca. Są zalecane przez lekarzy osobom młodym, pacjentom po zawale serca, z dławicą piersiową, a także chorym z zaburzeniami rytmu serca.
- inhibitory konwertazy angiotensyny – to najczęściej przepisywane leki pierwszego rzutu dla osób z nadciśnieniem tętniczym. Są w szczególności zalecane przez lekarzy chorym po przebytym zawale serca, z niewydolnością krążenia, nerek lub cukrzycą. Jest wiele udowodnionych medycznie przypadków, które potwierdzają, że ich stosowanie przez pacjenta znacznie zmniejsza liczbę powikłań oraz zgonów. Niestety w trakcie zażywania leków tego rodzaju, pojawiają się także skutki uboczne tj. kaszel, a nawet obrzęk krtani. Najczęściej są zalecane osobom z chorobą cukrzycową, z zaburzeniami gospodarki tłuszczowej, pacjentom u których występuje przerost serca mięśniowego. Ponadto nie należy ich stosować u kobiet w ciąży, w okresie karmienia piersią oraz u osób, u których występuje obustronne zwężenie tętnic nerkowych.
- leki blokujące kanały wapniowe – inaczej nazywane są antagonistami wapnia. Zazwyczaj są zalecane przez lekarzy specjalistów osobom w starszym wieku, z cukrzycą i zaburzeniami lipidowymi. Także chorym z niewydolnością naczyń obwodowych lub z objawami dławicy napadowej np. angina.
- alfa – blokery – są to leki, które odpowiadają za rozszerzanie naczyń krwionośnych. W szczególności zalecane przez lekarzy osobom, u których występuje zaburzenia gruczołu krokowego i nadciśnienia oraz zaburzenia tkanki tłuszczowej.
- leki bezpośrednio rozszerzające naczynia – nazywane inaczej wazodylatatory.
Bardzo znaczący jest fakt, iż lekarz u osób młodych, zazwyczaj zaleca stosowanie brokerów kanału wapniowego, inhibitory konwertazy angiotensyny oraz inhibitory receptora angiotensynowego, z kolei u osób w starszym wieku, leczenie rozpoczyna od przepisania leków moczopędnych. Ważne jest dla obydwu kategorii wiekowych, aby tabletki zażywać każdego dnia, a terapia niestety trwa do końca życia. Ciekawostką jest informacja, iż powstała nowa grupa leków hypotensyjnych. Należą one do rodziny antagonistów receptora angiotensyny II. Są one bardzo dobrze wchłaniane przez organizm ludzki. Ponadto są zalecane dla osób z nadciśnieniem tętniczym, któremu towarzyszy cukrzyca, dyslipidemia, niewydolność nerek. Przeciwwskazaniem do ich stosowania jest ciąża, karmienie piersią oraz obustronne zwężenie tętnic nerkowych. W ostatnich latach, dzięki coraz większej posiadanej wiedzy przez specjalistów na temat leczenia nadciśnienia tętniczego pierwotnego, nastąpił przełom w metodach zwalczania tej choroby. Dzięki temu zalecane pacjentom leki hipotensyjne przynoszą lepsze efekty i rezultaty.
Pomiar ciśnienia krwi – rób to stale!
W tym miejscu należy podkreślić i pamiętać, iż u osób na nadciśnienie tętnicze bardzo ważny i istotny jest stały pomiar ciśnienia krwi, wykorzystując zawsze sprawdzony ciśnieniomierz. Ponadto należy być pod ciągłą kontrola i opieką lekarską. Przepisane medykamenty trzeba zażywać ciągle, każdego dnia , nawet wtedy jeśli wartość ciśnienia, stan zdrowia i samopoczucie chorego się poprawi. Nie wolno dopuszczać do nagłych, gwałtownych skoków ciśnienia tętniczego, gdyż jest to bardzo niebezpieczne dla zdrowia i życia. Niejednokrotnie leczenie nadciśnienia tętniczego odbywa się przy przyjmowaniu tylko jednego leku, jednakże z czasem lekarz może dołączyć drugi lek. W późniejszym okresie, kiedy parametry ciśnienia tętniczego oraz ryzyko sercowo – naczyniowe diametralnie wzrasta, staje się konieczne i uzasadnione zaaplikowanie nawet większej liczby preparatów.
Ponadto, dodatkowo co jakiś odstęp czasu, pacjent powinien wykonać badania kontrolne EKG oraz funkcji nerek, gdyż choroba nadciśnieniowa często doprowadza do uszkodzenia nerek. Aby zapobiec nadciśnieniu pierwotnemu (samoistnemu) należy starać się unikać wszystkich tych czynników, które sprzyjają i przyczyniają się do rozwoju nadciśnienia tętniczego.